Redução da qualidade de vida
Interferência e limitação nas actividades diárias
Perturbações do sono
Custo económico
O que é a alergia?1
A alergia é uma hipersensibilidade ou resposta exagerada do sistema imunitário a elementos do nosso ambiente (pólenes, ácaros ou alimentos, por exemplo) que não representam qualquer ameaça para nós. Este desequilíbrio imunitário está associado a uma série de reacções inflamatórias em diferentes órgãos e mucosas do organismo, que dão origem aos diferentes sintomas e sinais das doenças alérgicas. Existem reacções de hipersensibilidade imediata e retardada, sendo as reacções imediatas (mediadas pelo anticorpo IgE) as mais comuns.
Dentro das diferentes patologias alérgicas existentes, falamos de dermatite quando a inflamação afecta a pele, de conjuntivite se ocorre na conjuntiva ocular, de rinite quando afecta a mucosa nasal ou de asma se a inflamação afecta os brônquios.
O que causa a alergia?2
Os agentes que provocam doenças alérgicas são designados por alergénios. Estes podem ser definidos como substâncias inofensivas que induzem reacções de hipersensibilidade em indivíduos susceptíveis.
Provocam doenças por inalação e subsequente contacto com o trato respiratório (asma, rinite) e/ou a conjuntiva ocular (conjuntivite). Os aeroalergénios mais comuns são os pólenes, os esporos de fungos, os ácaros e os animais domésticos.
Produzem reacções imediatas ao seu consumo, com o aparecimento de sintomas digestivos, respiratórios e/ou cutâneos. As mais frequentes nas crianças são as proteínas do leite e do ovo, enquanto nos adultos predominam as frutas e os mariscos. A alergia a parasitas que contaminam os alimentos, como a alergia a larvas de Anisakis simplex em peixes, também é considerada de origem alimentar.
Produzem reacções cutâneas em contacto com a pele durante um período de tempo mais ou menos prolongado, que se manifestam sob a forma de eczema ou dermatite. Os alergénios de contacto mais comuns são os metais (especialmente o níquel) e alguns medicamentos de uso tópico.
Trata-se de medicamentos, látex, veneno de himenópteros (abelhas e vespas).
Que tipos de testes de alergia existem e como são efectuados como são efectuados?3
Na prática clínica, o diagnóstico etiológico da alergia é efectuado através da história clínica complementada pelo estudo alergológico. Para o estudo alergológico, estão disponíveis testes cutâneos e determinações in vitro de IgE específica que demonstram a sensibilização, ou seja, a presença de IgE específica contra o aeroalergénio.
No que diz respeito aos testes cutâneos, podem ser realizados vários tipos de testes cutâneos, dependendo da doença alérgica em questão e do tipo de reação alérgica suspeita (imediata ou retardada).
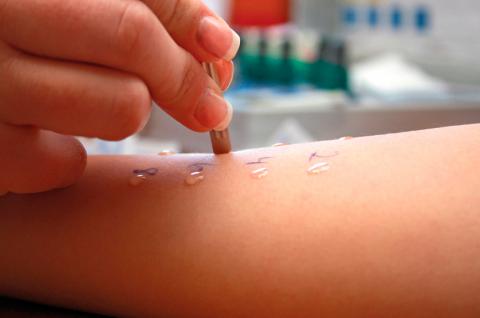
Teste de picada
O teste de alergia mais amplamente utilizado e efectuado. É utilizado para investigar a alergia mediada por imunoglobulina E (IgE), também designada por reação de hipersensibilidade imediata.
Para realizar o teste, coloca-se uma gota do extrato alergénico a testar na parte da frente do antebraço e faz-se uma ligeira punção com uma lanceta através da gota de extrato e da camada mais externa da pele (epiderme). A resposta é obtida em poucos minutos.
Uma variante deste teste é o teste da picada: consiste em picar a substância no seu estado natural (por exemplo, um fruto) com a lanceta e depois picar a pele com a mesma lanceta.
Teste cutâneo
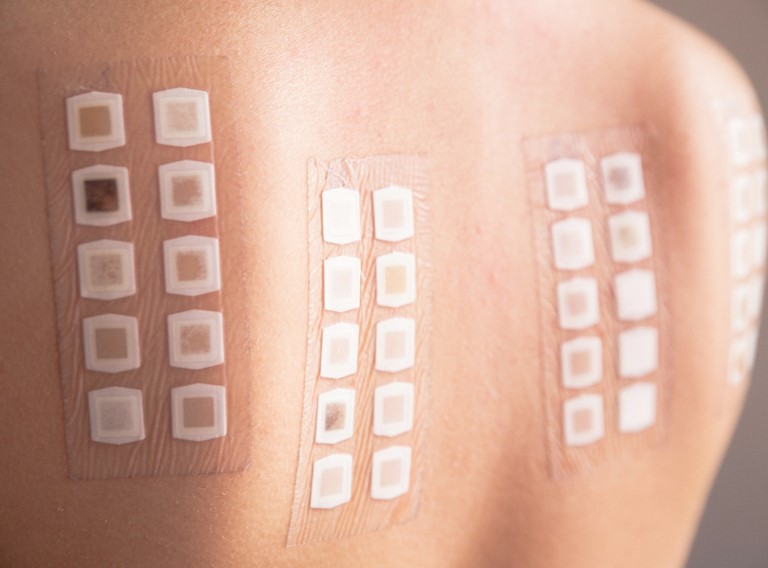
É a mais importante na investigação de certas doenças alérgicas da pele, como a dermatite de contacto alérgica (eczema alérgico) ou certas reacções a medicamentos.
A substância é normalmente misturada com vaselina e colocada em contacto com a pele por meio de pensos especiais ou adesivos de polietileno, mantendo a substância em contacto com a pele durante alguns dias. Após 48 horas, os pensos são retirados e é verificada a reação. Às 96 horas, sem ter lavado a zona, é efectuada uma leitura final.
Teste intradérmico
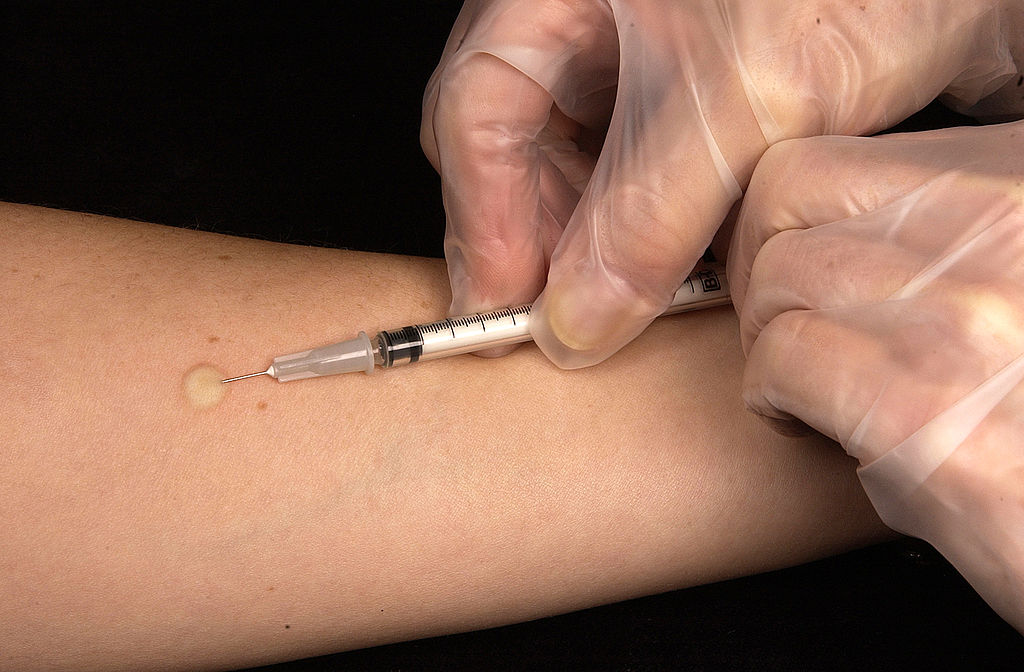
Teste mais dispendioso e trabalhoso. Para alguns alergénios (veneno de himenópteros, medicamentos ou pessoas com sensibilidade fraca), o teste por picada não é suficiente. Nestes casos, recomenda-se a realização de testes intradérmicos (são mais sensíveis).
Consiste na injeção direta do extrato mais profundamente na segunda camada da pele do doente (derme), sendo a leitura efectuada após 15-20 minutos. Também é útil para investigar a hipersensibilidade de tipo tardio, devendo ser efectuada uma leitura às 24, 48 e 96 horas.
1. Chivato Pérez T. O que é a alergia? O que estuda a Alergologia? In: José Manuel Zubeldia, Mª Luisa Baeza, Ignacio Jáuregui, Carlos J. Senent. Libro de las enfermedades alergénicas de la fundación BBVA. Bilbao: Editorial Nerea, S.A.; 2012. p. 21-30.
2. SEAIC: Sociedade Espanhola de Alergologia e Imunologia Clínica (citado em 10 de outubro de 2010).
Disponível em: https:// www.seaic.org/pacientes/conozca-sus-causas
3. Parra Arrondo A. Testes cutâneos. In: José Manuel Zubeldia, Mª Luisa Baeza, Ignacio Jáuregui, Carlos J. Senent. Libro de las enfermedades alergénicas de la fundación BBVA. 2ª ed. Bilbao: Editorial Nerea, S.A.; 2012. p. 365-370.








